Диагностическая процедура необходима для постановки и уточнения диагноза, а контрольная — для отслеживания динамики лечения или восстановления после оперативного вмешательства.
Подготовка
Во избежание различного рода осложнений показан комплекс подготовительных манипуляций. В первую очередь собирается анамнез, изучается история болезни. Назначают клинические анализы мочи и крови. Определяют группу крови и резус-фактор, изучают свертываемость крови. В некоторых случаях назначается урография. Цель исследования — определить размеры, форму и локализацию новообразования. В большинстве медучреждений перед проведением манипуляции подписывается письменное согласие сторон.
За 8-10 дней необходимо прекратить прием лекарственных препаратов — антикоагулянтов, антиагрегантов, диабетических добавок, нестероидных противовоспалительных средств. За 8 часов до процедуры запрещено есть, за 2 часа — пить.
Малоинвазивные методики
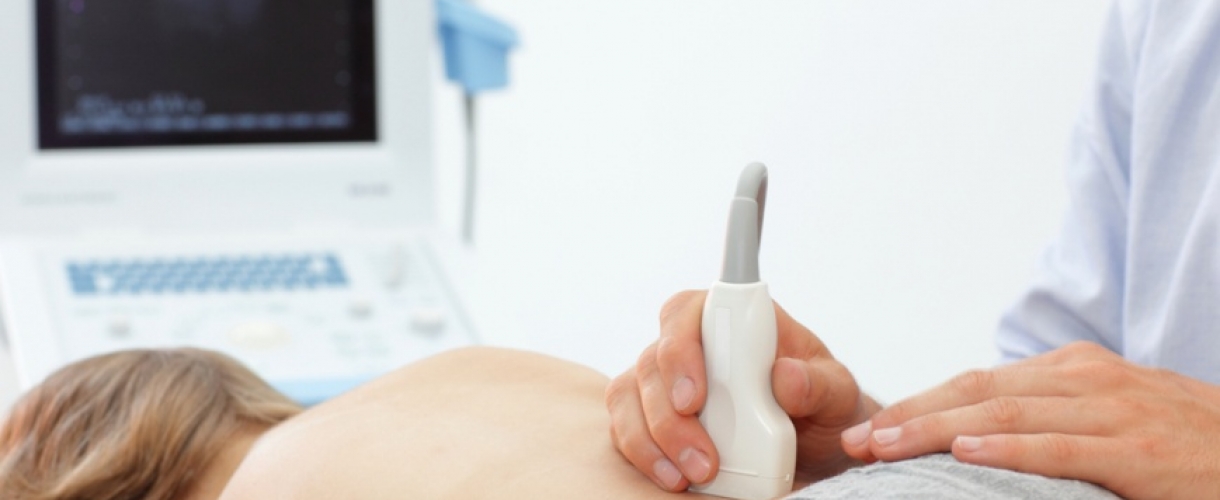
Диагностическая биопсия почки при опухоли проводится через прокол или небольшой разрез (не более 2 см) в области поясницы. Манипуляции безболезненны, так как выполняются под местной анестезией. Такой тип доступа называется чрескожным или эндоскопическим.
Все манипуляции проводятся под контролем УЗИ. Это позволяет избежать таких осложнений, как разрыв тканей, повреждение региональных органов. Применяются одноразовые биопсийные пистолеты или многоразовые системы с коаксиальными иглами. После введения иглы на необходимую глубину осуществляется забор образцов. Через один прокол берут ткани с разных участков.

Полостное оперативное вмешательство
Удаление опухоли обязательно сопровождается цитологией или гистологией. Это необходимо для определения характера новообразования. Возможно иссечение образования, удаление части региональных тканей или резекция органа полностью.
- Эксцизионная — терапевтический и диагностический характер. Опухоль иссекается полностью, исследуется на наличие раковых клеток.
- Инцизионная — диагностическая. Хирург удаляет только часть образования для гистологии.
Послеоперационный период
После малоинвазивного вмешательства пациент переводится в общую палату, после полостного — в реанимацию. Ему запрещено вставать на протяжении 5-6 часов в первом случае. И не менее суток во втором.
Реабилитация проходит под наблюдением медперсонала. Рекомендуется обильное питье, обеспечение минимальной физической активности.
После выписки необходимо соблюдать определенные правила: не поднимать тяжести, ограничить активность, обрабатывать операционную рану и своевременно делать перевязки.
О развивающихся после процедуры патологических процессах свидетельствует изменение цвета урины, проблемы с мочеиспусканием, ухудшение самочувствия (повышенная температура, потливость, слабость, головокружение и тошнота).
Возможные риски
В послеоперационный период люди жалуются на боль в месте прокола. Около 30% прооперированных сталкиваются с гематурией. Незначительная примесь крови в моче, которая определяется исключительно лабораторными анализами, называется микрогематурией. Такое состояние длится не более 2 суток. У 5 % пациентов наблюдается макрогематурия: примесь крови в моче определяется визуально. Такое патологическое состояние требует срочной госпитализации. При несвоевременном обращении за врачебной помощью клиническая картина дополняется болью в пояснице, подвздошной области и боку, гематомой, бледностью кожных покровов, ознобом, слабостью и тошнотой.




