Стадии
Подвержены болезни разные возрастные категории – от младенцев до людей преклонного возраста.
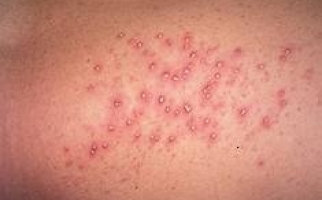
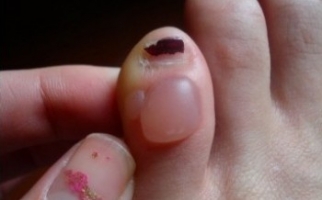
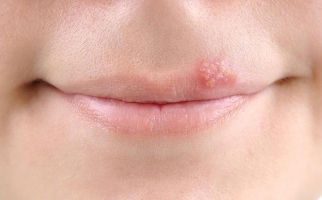
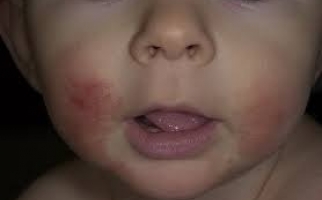
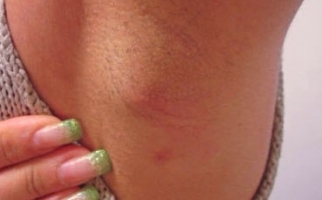
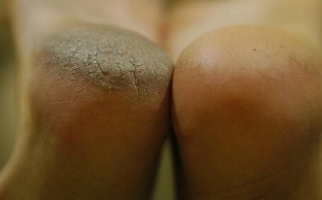
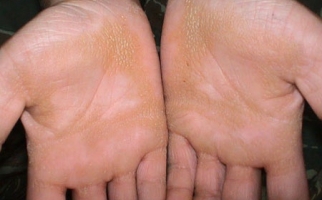
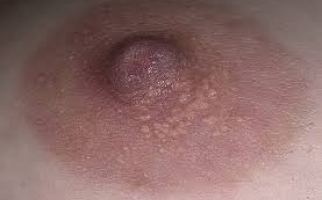
На начальной стадии отмечаются поражения слизистых оболочек рта, гортани, зева, имеющие вид напряженных, обильно наполненных экссудатом пузырей. Появляются они без каких-либо предшествующих изменений или симптомов. Через время водяники во рту становятся вялыми, уменьшаются в диаметре, но при этом дерматоз распространяется на эпителий лица, верхних и нижних конечностей, груди, подмышек, паха, наружных половых органов.
Они заполнены практически прозрачной, слегка желтоватой жидкостью. Через 4-7 дней она становится мутной, темнеет. Это говорит о том, что в экссудате присутствуют клетки некротических тканей, гной.
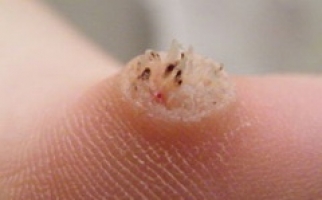
Следующая стадия развития болезни характеризуется появлением эрозий – мокнущих, тяжело заживающих. Они имеют неровные края, могут отличаться размерами и формой. При своевременном лечении рост их приостанавливается, они покрываются слоистыми коричневыми корками, после отпадения которых остаются бурые пигментные пятна.
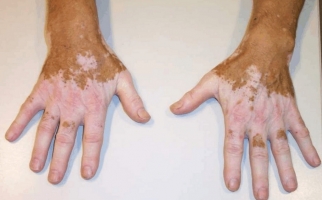
Характерно спонтанное ухудшение состояния пациента, что выражается в септической лихорадке, истощении, присоединении различных вторичных инфекций. Могут поражаться сердце, почки, печень, легкие.
Пузырчатка обыкновенная никогда не сопровождается зудом в отличии от других пузырных дерматозов.
Причины
Волдыри, наполненные жидкостью, возникают из-за ослабевания связи между клетками тканей. От этого межклеточная жидкость скапливается и давит на слизистые или слои эпидермиса. Появление водяных мозолей спровоцировано акантолизом – процессом, обоснованным иммунными нарушениями: активной и чрезмерной выработкой антител, которые вступают в реакцию с клетками эпидермиса.
Симптомы
Клиническая картина часто бывает незаметной в первые несколько недель. Пузыри, которые образуются в полости рта, под воздействием пищи быстро разрушаются и остаются незамеченными. А вот эрозии, которые возникают на их месте, болезненно реагируют на воздействие температуры или механические раздражения пищей.
Эрозии окружены лоскутами белесой ткани (оболочки лопнувших водянок). От этого вся полость или определенные ее участки становятся белым.
Довольно часто пациенты испытывают трудности с приемом пищи и с дикцией, что обосновано ярко выраженным болевым синдромом.
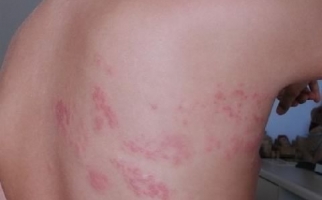
На следующем этапе наблюдается локализация пузырей на тела. Их появлению не предшествует зуд или боль. Чаще всего они появляются на груди, руках, ногах, в подмышечных впадинах и в паховых складках. После из вскрытия появляются эрозии, которые, сливаясь, покрывают большие участки.
Дополнительно могут наблюдаться такие отклонения:
- пиодермия (примесь гноя в ране);
- слабость;
- снижение веса;
- головокружение;
- неприятный запах изо рта;
- сепсис.
Диагностика
При подозрении на патологию необходимо записаться на прием к врачу-терапевту. После первичного осмотра потребуется консультация врача-дерматолога, а также кардиолога, нефролога, если отмечаются поражения сердца, почек.
В обязательном порядке проводятся тестирования механических признаков:
- трение или нажатие на здоровую региональную кожу приводит к отслоению эпителия и образованию эрозии;
- при отслаивании обрывка оболочки происходит его отделение от здоровой кожи за пределами видимого поражения;
- пузырь выдерживает сильное механическое воздействие, не лопаясь при нажатии, а увеличиваясь в размере.
Для определения природы новообразования (доброкачественное или злокачественное) используют классическое гистологическое исследование образца и цитологический метод Тцанка.
Из иммунологических исследований проводят анализ на прямую и непрямую РИФ. Дополнительной манипуляцией является дифференциальная диагностика с буллезным пемфигоидом.
Лечение
Основа терапии – это кортикостероиды (преднизолон, триамцинолон, дексаметазон). Назначают цитостатики и экстракорпоральную гемокоррекцию. Дополнительно вводят анаболические стероиды, антибиотики, препараты калия.
Профилактика
При несвоевременном лечении патология приводит к летальному исходу. Пациентам с таким диагнозом необходима пожизненная поддерживающая терапия.