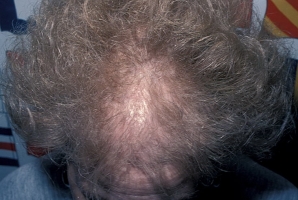
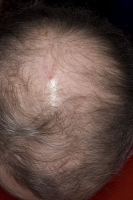
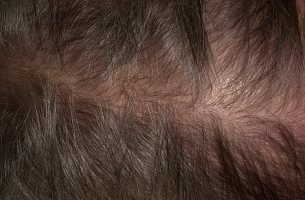
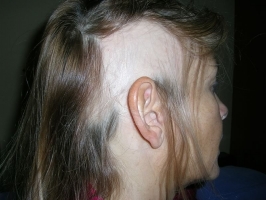
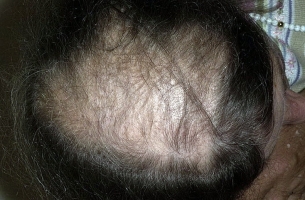
Стадии
Классификация стадий андрогенетической алопеции:
- Первая. Наблюдаются незначительные залысины в лобно-височной области.
- Вторая. Плешь расширяется вглубь на пару сантиметров.
- Третья-А. Наблюдается образование глубоких симметричных облысений.
- Третья-Б. Поражения прогрессируют в районе макушки.
- Четвертая. Заметны три части облысения: две височные и темечко.
- Пятая. Возникает стирание контуров между участками плешивости.
- Шестая. Патологический процесс объединяет лобно-височную и макушечную зоны и распространяется на них.
- Седьмая. Это последняя и крайне проблемная степень недуга. Она приобретает окончательный этап, прогрессирует поредение в височных и теменных участках и распространяется на остальные – затылок, шею.
Причины
Главной причиной андрогенной алопеции является генетическая предрасположенность, от которой зависит усиленная восприимчивость клеток волосяных фолликулов к андрогенам. Многие ученые утверждают, что заболевание передается в большей степени от матери. Андрогенетическая алопеция при беременности проявляется усиленными темпами, что связано с изменением гормонального фона во время вынашивания ребенка. При этом волосы перестают обновляться и значительно замедляют свой рост. Все возвращается к норме после рождения малыша.
Данная патология более характерна для мужчин, но в последнее время процент диагностируемых этим заболеванием женщин увеличивается в разы. Часто признаки появляются у женщин после изменения гормонального фона в организме – менопаузы.
Симптомы
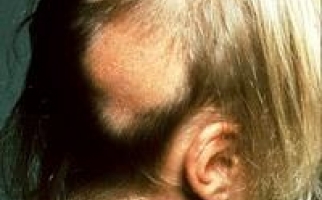
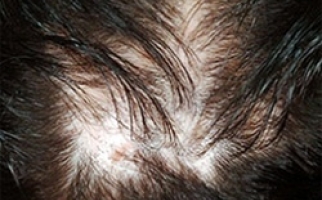
Клиническая картина зависит от стадии недуга. Вначале болезнь сопровождается поредением волосистого покрова в лобно-височной зоне, затем с прогрессированием переходит на темя вплоть до тотального облысения.
Диагностика
Диагностирование начинается с анамнеза жалоб и патологии пациента. В процессе выясняется давность и период возникновения плешивости, область и объем выпадений, уточняется возникновение недуга у близких пациента.
Проводят общий анализ волосяного участка головы – визуальное определение состояния волос и кожи: их жирность, образование районов плеши в лобно-височной и теменной зонах, наличие перхоти.
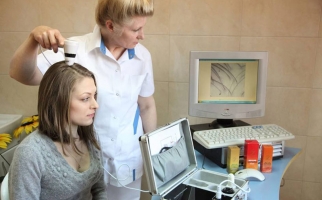
Производится компьютерная диагностика – тщательный микроскопический осмотр. Сравниваются две области: затылочная и темечко.
Определяют гормональный статус. Для этого берется венозная кровь на уровень гормонов щитовидной железы (Т3, Т4, ТТГ), а также на антитела к тиреоглобулину, коры надпочечников (кортизол, АКТГ, ДГЭАС), анализ на содержание тестостерона.
Целесообразно проконсультироваться у трихолога и эндокриноога.
Лечение
Правильное и уместное лечение поможет предотвратить последующее облысение и обновить частично волосистый покров. На первичных этапах болезни врачевание является более результативным.
Наружная терапия, которая подразумевает подпитку медикаментозными средствами (сосудорасширяющие, стимулирующие, питающие, уменьшающие воздействие гормона дигидротестостерона и т.д.). Терапия действует при ее применении. При прекращении наружной терапии болезнь рецидивирует.
Применяют физиотерапевтические процедуры: биоптрон, дарсонваль, лазерный душ, электропорация, массаж жидким азотом, стимулирующий массаж головы. А также мезотерапию – вводятся небольшие инъекции, при которых полезные вещества поступают к корню.
Необходим прием витаминов группы В, Е, А, Н, важных для роста волос, их прочности, циркуляции кислорода в крови.
В некоторых случаях прибегают к хирургическому вмешательству. Оно заключается в пересадке волос с затылка в андрогензависимую территорию.
Профилактика
Для предотвращения этой патологии необходим корректный уход: исключить использование фена, проводить мытье качественными средствами при температуре 35 градусов.
Следует соблюдать правильный рацион питания, включающий в себя продукты, богатые витаминами и углеводами. Употреблять продукты с содержанием белков. Исключить из рациона чрезмерно сладкую или жирную еду, консерванты, копчености и алкогольную продукцию.
Стоит избегать неврозов и тяжелых эмоциональных событий. При начальных проявлениях недуга следует проконсультироваться со специалистом.