Виды
Различают несколько видов данного недуга. Среди них:
- гемодинамический – отмечаются жалобы пациента со стороны сердечно-сосудистой системы;
- асфиктический – наблюдается отек гортани, бронхоспазм;
- церебральный – выражен такими симптомами, как головная боль, возбуждение, рвота, тошнота, судороги;
- абдоминальный – наблюдается расстройство стула и сильная боль в животе.
Причины
Чаще всего анафилактический шок возникает у тех людей, которые страдают аллергией. В некоторых случаях предрасположенность к аллергическим проявлениям может передаваться по наследству.
Наиболее частые медикаменты, которые могут спровоцировать гиперреакцию:
- антибиотики (ампициллин, бициллин, пенициллин, стрептомицин);
- анестетики (новокаин, лидокаин);
- витамины (кокарбоксилаза, цианокобаламин, тиамин);
- рентгенконтрастные йодосодержащие вещества;
- сульфаниламидные препараты.
Анафилактический шок может развиться при введении лекарств, вакцин или же после укусов насекомых. Крайне редко причиной данной патологии может стать пищевая аллергия.
Симптомы
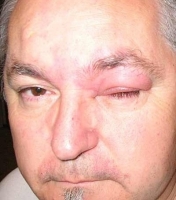
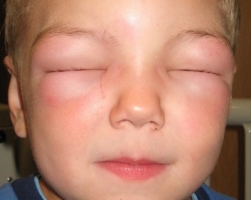
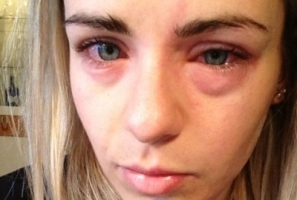
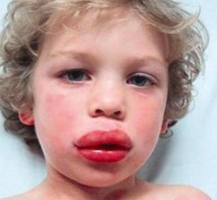
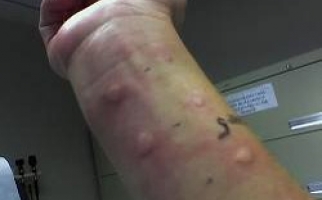
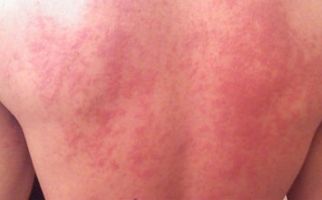
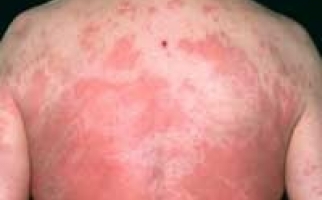
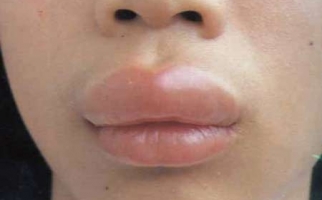
Легкая степень заболевания длится от нескольких минут до двух часов, проявляется покраснением кожи, головокружениями, слизистыми выделениями из носа, чиханием и сильным зудом. Присутствуют тахикардия и снижение АД, чувство жара по телу. Для средней степени характерны внезапная слабость и головокружение, боли в области сердца с аритмией, резкие сердцебиения, снижение АД, нарушение зрения, заторможенность или возбуждение, страх смерти, шум в голове и ушах, похолодание тела, липкий пот, спазм бронхов и одышка. При тяжелой наблюдаются сосудистый коллапс с выраженной бледностью кожи или ее посинением, резкое снижение давления, нитевидный пульс, потеря сознания, отсутствие реакции на внешние раздражители, расширение зрачков. Непроизвольное отхождение кала и мочи, постепенно через некоторое время не регистрируется давление, а также исчезает пульс. Происходит остановка сердечной деятельности и дыхания, наступает клиническая смерть.
Диагностика
Постановка диагноза, как правило, не вызывает трудностей и базируется на основании клинических проявлений и данных аллергологического анамнеза. При необходимости аллерголог назначает анализ крови (клинический и биохимический), иммуно-лабораторные пробы, кожные пробы.
Лечение
Первая помощь включает в себя вызов скорой помощи, при отсутствии сердцебиения и дыхания – проведение непрямого массажа сердца и ИВЛ. Если человек в сознании, следует уложить его на бок, расстегнуть все ремни и застежки одежды, под ноги положить валик или подушку, чтобы они могли быть приподнятыми, прекратить поступление аллергена.
Терапия на уровне стационара проводится следующими методами:
- место укуса или инъекции обкалывают адреналином подкожно или внутримышечно (взрослые – 0,5 мл 0,1% раствора, дети после 6 лет – 0,3 мл 0,1% р-ра), облокладывают льдом;
- подкожное вводят растворы кордиамина, кофеина;
- применяют глюкокортикостероиды (гидрокортизон или преднизолон).
По мере пребывания пациента в стационаре повторяются инъекции адреналина и глюкокортикостероидов, при лекарственной аллергии показаны антагонисты лекарств. Кроме того, показаны антигистаминные средства, глюконат или хлорид кальция. При отеке гортани возникает необходимость в интубации или трахеотомии, при бронхоспазме вводится эуфиллин. Дальнейшее лечение проводится, учитывая нарушения сердечной деятельности, дыхания и метаболические нарушения.
Профилактика
Профилактические меры заключаются в тщательном сборе анамнеза. Перед тем, как ввести то или иное лекарство, необходимо выяснить информацию о возможных факторах риска при его применении или же использовании препаратов родственной группы. Пациентам, которые в анамнезе имели аллергические реакции, перед введением нового медикамента обязательно нужно назначить антигистаминные средства.