Виды
В медицине принято классифицировать данное заболевание. Так, по времени появления признаков выделяют следующие виды недуга:
- Ранний – впервые обнаруживается в течение первого триместра беременности. Наиболее опасен для развивающегося плода в связи с повышением вероятности выкидыша или образовании некоторых врожденных пороков.
- Поздний – симптомы появляются во втором или третьем триместре. Является первопричиной чрезмерного увеличения размеров и роста плода, что в некоторых случаях может привести к гиперинсулинемии ребенка после рождения в связи с нехваткой глюкозы в этот период.
Причины
Патология может возникнуть с наступлением беременности при возрасте беременной старше 35 лет, при генетической предрасположенности женщины к возникновению диабета, избыточной массе тела до зачатия малыша, курении, преобладании в повседневном рационе питания продуктов с высоким содержанием углеводов и крахмала, рождении предыдущего ребенка с весом, превышающем 4000 г.
Симптомы
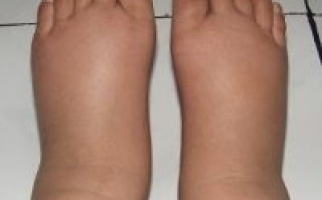
Заподозрить развитие заболевания можно при появлении усиленной жажды, нарастании утомляемости, изменении аппетита (в большинстве случаев – повышение, но возможно и снижение тяги к пище), увеличении веса и учащенном мочеиспускании.
Диагностика
Основным методом диагностики является исследование крови. О развитии патологического процесса свидетельствуют уровень сахара при взятии крови из пальца, превышающий 6,1 миллимоль/литр, при заборе из вены, превышающий 7 ммоль/л.
Если уровень сахара при анализе крови из пальца находится в пределах 4,8-6 ммоль/л, а взятой из вены – 5,3-6,9, следует через некоторое время пройти повторное обследование.
При подозрении на гестационный диабет дополнительно назначают тест на определение толерантности к глюкозе. После взятия анализа натощак пациентке предлагают выпить один стакан воды с растворенными в ней углеводами. При условии гипергликемии свыше 10 миллимоль/литр через час после применения раствора диагноз считается подтвержденным.
Лечение
Терапия заключается в проведении ряда процедур и выполнении некоторых рекомендаций. Среди них:
- строгое соблюдение специальной диеты с исключением из ежедневного списка употребления кондитерских изделий, рафинада, ограничении продуктов сделанных из пшеничной муки высшего сорта, жиров и сладких фруктов;
- изменение режима приема пищи – переход на частое дробное питание уменьшенными порциями (не менее 5-6 раз в сутки);
- инсулинотерапия – назначается при недостаточной эффективности принятых мер. После родов необходимость в дополнительном введении инсулина, как правило, отпадает;
- регулярное измерение содержания сахара (3-4 раза в течение суток), артериального давления и массы беременной.
Профилактика
С целью снижения риска возникновения недуга необходимо поддерживать оптимальную массу тела до зачатия малыша, регулярно контролировать вес в период вынашивания малыша, достаточную степень физической нагрузки, ограничение в рационе сдобы, кондитерских изделий и углеводов и употребление достаточного количества жидкости.