Виды
Существует несколько классификаций данного недуга.
По структуре различают:
- карциноидные (80% случаев) – клетки из трубчатых желез и ресничного эпителия;
- цилиндроматозные (10%) – состоят из призматического или цилиндрического эпителия;
- мукоэпидермоидные;
- смешанные.
По типу роста делятся на типы:
- эндобронхиальный – возникает в просвете трубчатого органа, постепенно заполняя его;
- внебронхиальный – прорастает в толщу стенки;
- смешанный – напоминает песочные часы.
По типу месторасположения бывают: периферические и центральные.
Причины
Точные условия появления недуга не установлены. Влиять на процессы их формирования предположительно могут следующие факторы: курение, профессиональная деятельность, связанная с никелем, асбестом, мышьяком, экологическая ситуация.
Ученые говорят также о ее связи с другими патологиями легких, такими как: бронхиальная астма, хронический бронхит, затяжные пневмонии.
Не исключается и включение эндокринных желез.
Симптомы
Насколько себя проявляет болезнь, зависит от места ее обнаружения, имеющихся последствий. Прогресс ее определяется в три этапа:
- Присутствие сухого кашля, кровохарканье.
- Нарушенная проходимость трубчатой части (влечет ателектазамы, бронхопневмонии, плевриты, одышку, свистящее дыхание, кашель с выделениями, высокую температуру, кровотечения).
- Просвет закрывается новообразованием (приводит к стойкому ателектазу, втягиванию гнойной инфекции, повышению температуры до 38-39, кашлю с обильной мокротой, кровохарканью, болезненному синдрому в груди, интоксикации, слабости, снижению веса, анемии. В некоторых ситуациях развивается легочно-сердечная недостаточность).
При периферических поражениях формирование нароста часто бессимптомное. При карциноидном строении у 2-4% пациентов развивается карциноидный синдром: прилив крови в область головы и верхних конечностей, жар, появление розовых пятен на лице, перепады артериального давления, колики в животе, диарея.
Диагностика
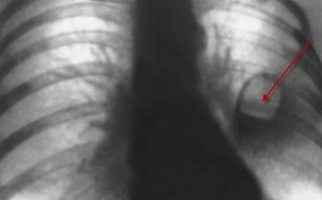
Далеко не всегда профилактическая флюорография помогает выявить отклонение. Иногда даже рентгенограммы оказываются бесполезны. Для 100%-го определения дефекта нужно томографическое исследование. Наиболее эффективные диагностические методы следующие: компьютерная томография, МРТ легочной системы, сцинтиграфия, бронхография.
Последнее подтверждение диагноза проходит посредством бронхоскопии. При контакте аденома легко кровоточит. Если она растет на ножке, то достаточно подвижна, между тем смешанная разновидность может принимать представленность айсберга, потому рабочий элемент бронхоскопа не может ее сместить.
Уточняют тип опухоли при помощи эндоскопической биопсии. Она же помогает определить ее доброкачественность. Для оценки нарушений внешнего дыхания проводят спирометрию. Рекомендуется также УЗИ, колоноскопия, ЭГДС. При исследовании важно проконсультироваться у терапевта.
Лечение
При проявлении признаков недомогания нужно срочно обратиться к пульмонологу. Недуг способен привести к серьезным последствиям, поэтому рекомендуется устранить его как можно раньше. Объем операции и его характер определяются размерами образования, расположением, спецификой роста, строением, вторичными модификациями легочной поверхности.
Эндоскопическое устранение проходит при центральном положении нароста, росте в просвет трубки, а также при наличии тонкой ножки. Такая форма часто оказывается недостаточно радикальной, что способствует кровотечению и последующему эндоскопическому действию.
Если нарост на тонкой ножке, необходима бронхотомия либо окончательная резекция трубчатого органа. Если основание широкое, потребуется циркулярное иссечение.
Эти операции применимы лишь при доброкачественной природе новообразований и полноценной функциональности ткани. Краевая артротомия, сегментэктомия и лобэктомия проводятся в следующих ситуациях: бронхоэктаз, фиброз, постстенотические абсцессы в легком.
Если же патологические нарушения коснулись всего органа, необходима пневмонэктомия.
Профилактика
Рекомендации по предупреждению недомогания сводятся к отказу от курения, соблюдению норм защиты органов дыхания. Несвоевременная диагностика исключает возможность проведения щадящих операций и диктует необходимость выполнения масштабных резекций легкого.
После радикального иссечения выживаемость составляет 96%. В отдельных моментах возможны местные рецидивы, малигнизация опухоли и отдаленное метастазирование. Пациенты, перенесшие устранение недуга, должны находиться под наблюдением пульмонолога (торакального хирурга), проходить регулярный рентгенологический и эндоскопический контроль.