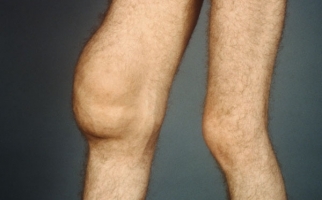
Виды заболевания
В зависимости от преобладающей симптоматики выделяют следующие виды ревматизма:
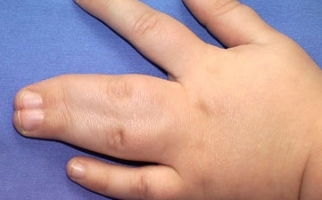
- ревматизм суставов (полиартрит) – поражение затрагивает локтевые, плечевые, коленные суставы, а также суставы пальцев верхних и нижних конечностей. Острая форма заболевания сопровождается болезненностью и отеком пораженной области, повышением температуры, общим недомоганием;
- поражение мышцы сердца (ревмокардит) – при распространении патологического процесса на миокард и оболочки сердца у больного наблюдаются общие признаки интоксикации организма, боли в сердце колющего характера, тахикардия, также могут проявиться симптомы сердечной недостаточности;
- ревматическая хорея – поражение мелких сосудов мозга проявляется нарушением координации движений, функции глотания, общей слабостью, а также психическими нарушениями;
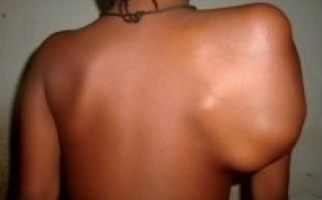
- кожная форма ревматизма проявляет себя образованием ревматических узелков и кольцевой эритемы;
- ревматический плеврит характеризуется болями в грудине, непродуктивным кашлем, одышкой, общей слабостью.
Причины
Поражение сердца и суставов вызывается происходящими в организме иммунными нарушениями, когда на размножение патогенных микроорганизмов иммунитет начинает отвечать атакой собственных клеток и органов.
Так, можно выделить несколько факторов, способствующих развитию болезни:
- заражение гемолитической стрептококковой инфекцией;
- ревматические заболевания в анамнезе;
- наследственная предрасположенность;
- возраст – чаще всего заболевание встречается у подростков, тогда как маленькие дети и взрослые болеют ревматизмом намного реже;
- неблагоприятные условия – антисанитария, переохлаждение и т.д.;
- некачественное, несбалансированное питание.
Основной причиной развития ревматизма являются стрептококки группы А, которые попадают в организм при инфицировании. Проявления ревматизма обычно наблюдаются спустя несколько недель после перенесенной инфекции (скарлатины, ангины, фарингита и т.д.).
Симптомы ревматизма
В связи с разнообразием видов ревматизма, клиническая картина заболевания может быть весьма вариабельной:
- к типичным признакам ревматизма относится лихорадка и симптомы общей интоксикации организма;
- боли в суставах и мышцах – ревматоидный артрит, который обычно характеризуется острым течением;
- признаки поражения сердца – учащенное сердцебиение, одышка, сердечные боли;
- астенические симптомы – вялость, повышенная утомляемость, общее недомогание;
- к редким симптомам ревматизма относят кожные поражения в виде ревматических узелков и аннулярной сыпи;
- крайне редко при очень тяжелом течении ревматизма могут наблюдаться боли в животе, признаки поражения почек, легких и иных внутренних органов.
Диагностика
Диагностика ревматизма проводится ревматологом на основании результатов следующих исследований:
- ЭКГ, позволяющая выявить нарушения сердечного ритма;
- рентгенологическое исследование сердца;
- УЗИ сердца;
- лабораторные исследования крови и мочи, отражающие признаки стрептококковой инфекции, присутствие иммунопатологического процесса и воспалительных реакций.
Лечение ревматизма
В лечении ревматизма особое значение имеет ранняя комплексная терапия, целью которой является подавление очагов стрептококковой инфекции. Лечение должно включать в себя медикаментозную терапию, лечебную диету. В условиях стационара также проводится лечение, направленное на устранение очагов хронической инфекции. При необходимости может быть выполнена операция по удалению миндалин.
Дальнейшее лечение заключается в достижении полной ремиссии и восстановлению деятельности сердечнососудистой системы. Терапию рекомендуется проходить в специализированных санаториях. Заключительный этап лечения ревматизма направлен на предупреждение возникновения рецидивов заболевания.
Профилактика
Первичная профилактика ревматизма должна заключаться в следующем:
- принятие мер, направленных на укрепление иммунитета (закаливание, правильное питание, дозированные физические нагрузки и т.д.);
- своевременная диагностика и лечение острых инфекционных заболеваний;
- проведение профилактических мероприятий для детей с наследственной предрасположенностью.
Вторичная профилактика должна быть направлена на предотвращение возникновения рецидивов ревматизма в условиях постоянного диспансерного наблюдения.