Виды
- Начальная стадия.
- Стадия субкомпенсации патологического процесса.
- Стадия декомпенсации процесса.
Причины
Дисциркуляторная энцефалопатия не развивается и не существует сама по себе. Это заболевание появляется постепенно при наличии сопутствующих патологических процессов в организме. Например, ДЭП может развиваться у лиц, с артериальной гипертензией, атеросклерозом, сахарным диабетом любого типа, с нарушенным венозным оттоком от головного мозга, с васкулитами и болезнями крови, которые характеризуются повышенной вязкостью.
Вследствие недостаточно адекватного кровоснабжения головного мозга происходит нарушение соотношения между потребностью и обеспечением тканей кислородом, что влечёт за собой нарушение обмена в тканях мозга, накопления продуктов распада и разрушение нервных клеток.
Симптомы
На начальной стадии пациенты предъявляют жалобы на повышенную раздражительность, утомление, незначительное снижение памяти и работоспособности. Кроме этого их беспокоят головные боли, рассеянное внимание, тяжело сосредоточиться на конкретных вещах и процессах. При объективном осмотре невропатологом определяются патологические рефлексы, нарушается конвергенция, повышение сухожильных рефлексов. При обследовании у окулиста отмечаются начальные признаки проявления ангиопатии на глазном дне.
В стадии компенсации можно выявить определённые признаки нарушения кровообращения в головном мозге. Уже начинают появляться более глубокие нарушения памяти, ухудшается запоминание текущих событий, снижается работоспособность и общая активность человека. Больной с ДЭП становится намного раздражительнее, мышление становится вязким, может появляться замкнутость или излишняя разговорчивость, апатическое настроение или состояние депрессии. Пациенты становятся малокритичны к своему состоянию здоровья. Некоторые личности проявляют агрессию, грубят или наоборот слишком обидчивы и ранимы. Кроме всего вышеперечисленного отмечается снижение интереса к окружающему миру, деятельности, хобби, развлечениям, уменьшается социальный контакт с другими людьми в обществе. При общем осмотре врач может обнаружить у пациента нарушение функции черепных нервов, признаки поражения экстрапирамидной системы (тремор, повышение или понижение мышечного тонуса), появляется псевдобульбарный синдром, нарушение координации, слуха, часто отмечаются симпатоадреналовые и вагоинсулярные кризы.
В стадии декомпенсации происходят далеко запущенные процессы, которые теперь не компенсируются защитными механизмами, и которые приводят к обширному изменению в тканях головного мозга, нарастает сосудистая недостаточность, и появляются нарушения кровообращения в головном мозге. Характерным для этой стадии является исчезновения жалоб пациентов. Появляются неврологические симптомы и синдромы, которые имеют различную глубину, окраску и характеризуют различные области поражения головного мозга: псевдобульбарные, мозжечковые, интеллектуальные и когнитивные, симптомы паркинсонизма.
Таким образом, дисциркуляторная энцефалопатия является многофакторным заболеванием, которое имеет медленное, но постепенно прогрессирующее течение, которое проявляется поражением различных областей головного мозга.
Диагностика
Врач-невропатолог для постановки предварительного или окончательного диагноза будет основываться на предъявляемых жалобах больного, объективных клинических проявлениях заболевания, а также назначит необходимые методы диагностики, данные которых, позволят уточнить, ускорить и улучшить диагностику.
- В клиническом анализе крови может наблюдаться её сгущение, повышение количества тромбоцитов, пойкилоцитоз, анизоцитоз.
- При биохимическом анализе крови типично повышение фракций липидов, которые участвуют в образовании атеросклеротического процесса.
Дополнительные инструментальные методы исследования будут включать в себя проведение следующих диагностик:
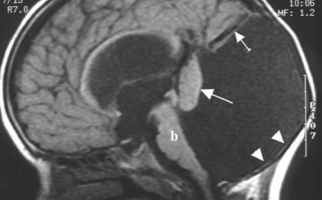
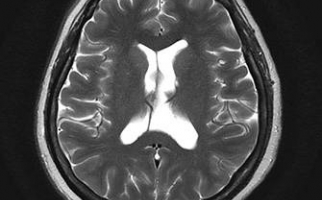
- Компьютерная томография головного мозга и его сосудов (КТ);
- Реоэнцефалография (РЭГ);
- Ультразвуковая допплерография сосудов головного мозга.
Лечение
Лечением дисциркуляторной энцефалопатии занимается врач-невролог. Терапия должна быть комплексной, воздействовать на причину развития заболевания, а также быть патогенетической.
- Лечение артериальной гипертензии, постоянный контроль артериального давления и регулярный приём следующих групп препаратов: ингибиторы АПФ, бета-адреноблокаторы, блокаторы каналов кальция, блокаторы АТ-рецепторов, диуретические (мочегонные) лекарственные средства.
- Снижение уровня липидов в крови больного. Профилактика атеросклеротического процесса. Гиполипидемические средства: фибраты, статины, секвестранты желчных кислот. Необходимо учитывать наличие побочных действий и противопоказаний.
- Препараты, которые борятся с кислородным голоданием ткани мозга (антигипоксанты): глютаминовая кислота.
- Производные никотиновой кислоты тоже помогают устранять кислородное голодание тканей и улучшают микроциркуляцию.
- Ноотропные препараты участвуют в улучшении кровотока в сосудах головного мозга, а также улучшают метаболические процессы.
- Если атеросклеротических процесс имеет запущенное состояние с образованием стеноза сосудов более 65%, то показано оперативное удаление атеросклеротической бляшки, стентирование.
Профилактика:
- Все профилактические мероприятия будут заключаться в своевременном выявлении и лечении артериальной гипертензии, регулярном измерении артериального давления.
- Соблюдение диеты имеет не малозначимую роль в развитии атеросклероза сосудов, и как следствие, появление ДЭП. Необходимо исключать из своего рациона продуктов, которые богаты животными жирами (сметана, сливочное масло, сливки, жирные виды мяса).
- В целях профилактики и оздоровления всего организма требуется выполнение утренней зарядки или другой посильной физической нагрузки.
- Лечение и своевременное выявление других сопутствующих заболеваний: сахарный диабет, васкулит, заболевания крови.