Стадии
В стоматологической практике выделяют такие стадии ГП-патогенеза:
- колонизация бактерий;
- инвазия в десну;
- тканевое разрушение;
- регенерация.
Причины
ГП-возникновение обусловлено происходящими в ротовой полости патологическими сдвигами, связанными с иммунологическими, миробиологическими нарушениями на фоне генетической предрасположенности.
Главная локальная причина ГП-развития – скопление микробов в пришеечной ЗБ-област и проникновение их в ткани пародонта (ПД) с выделением токсинов и воспалительных медиаторов.
Способствуют проявлению недуга понижение секреции слюны, побочное влияние ортодонтических аппаратов, аномалии зубочелюстного аппарата, нависающие края пломб.
Кроме того, ГП-развитие определяется наличием соматических болезней в организме, расстройством гемодинамики и обмена веществ, нейрорегуляторными и иммунными изменениями.
Прямое воздействие на ПД-состояние человека оказывают сердечно-сосудистые заболевания, сахарный диабет, остеопороз, патологии органов дыхания, атеросклероз.
Установлена взаимосвязь возникновения заболевания с общим статусом организма больного. У 90-95% ГП-больных обнаруживают патологию внутренних органов.
Симптомы
ГП-поражение является наиболее распространенной и тяжелой формой ПД-патологии, влекущей за собой расстройство зубочелюстной функциональности и деструкцию удерживающего ЗБ-аппарата.
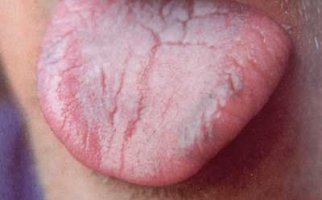
Для начальной стадии недуга характерно появление у больных жалоб на зуд, жжение, онемение в зоне десневого края. На протяжении длительного времени они формируют единственную его симптоматику.
Уже подобные клинические проявления должны побудить пациента записаться на прием к стоматологу для прохождения углубленного специализированного обследования.
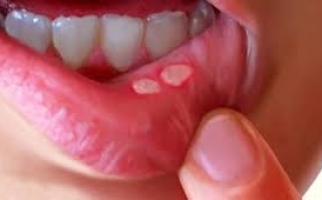
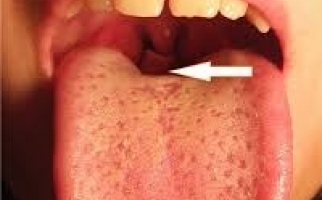
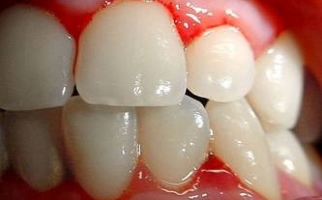
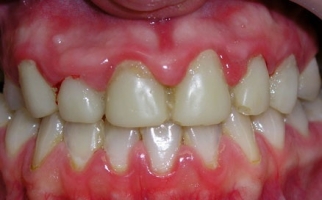
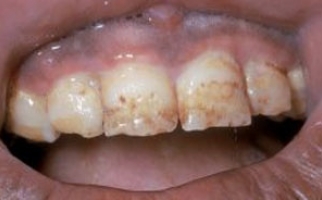
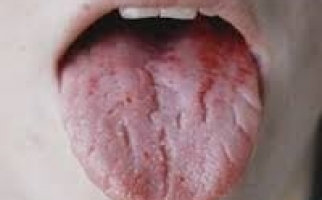
Прогрессирование ГП-изменений сопровождается отеком десневых сосочков, наползанием их на ЗБ-коронку. Формирование местных застойных очагов проявляется кровоточивостью и цианозом десен (ДС), неприятным запахом изо рта.
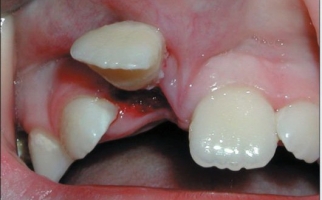
Со временем в ДС-карманах формируется грануляционная ткань и отложения ЗБ-камня, компрессионной воздействие которых вызывает атрофию альвеолярного отростка. Грануляции замещают связочный ЗБ-аппарат из-за чего наблюдается подвижность и выпадение ЗБ.
ГП-патология не ограничивается местными изменениями. Скопление выделений патогенной микрофлоры в ДС-карманах влечет сенсибилизацию организма, увеличение регионарных лимфоузлов.
Диагностика
После сбора анамнеза и изучения жалоб пациента выполняется стоматологический осмотр. При этом учитывается характер и количество ЗБ-отложений, ДС-состояние, наличие и глубина ПД-карманов, ЗБ-подвижность.
Динамика ГП-нарушений и выраженность симптоматики фиксируется с помощью ряда индекс-тестов – кровоточивости, ЗБ-бляшки, пародонтального, гингивального.
Фиксация уровня гликогена в ДС-области регистрируют пробой Шиллера-Писарева. При необходимости выполняется отбор и морфологическое, бактериологическое или цитологическое исследование биопсийного материала. Для определения состояния костной ткани альвеолярных отростков задействуют увеличенную панорамную рентгенографию.
По показаниям проводятся консультации ортодонта, иммунолога, терапевта, эндокринолога.
Лечение
В случае обнаружения основной болезни ГП-терапия проводится в сочетании с излечением соматических отклонений.
Системная терапия направлена на повышение иммунорезистентности и регенеративных функций организма, нормализацию метаболизма, насыщение витаминами. Для этого назначаются иммуномодуляторы, антигистаминные и витаминные препараты, биологически активные вещества.
Выбор методов местной терапии проводится с учетом тяжести патологических изменений и предусматривает устранение воспалительных явлений в ПД-структрах и ДС-слизистой, ликвидацию ЗБ-камня и снижении нагрузки на пораженный-ЗБ.
Выполняется санация полости рта, обработка антисептиками с последующим кюретажем для ликвидации грануляций. Назначаются сеансы магнитно-лазерной терапии, электрофореза, ортопедического лечения.
При необходимости выполняется хирургическое вмешательство – ЗБ-удаление, иссечение пораженных карманов, удаление грануляций и вегетаций.
Профилактика
ГП-профилактика предполагает рациональное излечение провоцирующих соматических патологий, предотвращение травмирования ПД-тканей и выполнение пациентами стоматологических рекомендаций по поддержанию гигиены полости рта.