Виды инфаркта миокарда
Классификация инфаркта миокарда:
- Острый инфаркт миокарда с наличием патологического зубца Q.
- Острый инфаркт миокарда без патологического зубцаQ.
- Острый субэндокардиальный инфаркт миокарда.
- Острый инфаркт миокарда, неуточненный.
- Рецидивирующий инфаркт миокарда (от трёх до 28 дней).
- Повторный инфаркт миокарда (после 28-го дня).
По размеру очага:
- Крупноочаговый инфаркт миокарда.
- Мелкоочаговый инфаркт миокарда.
По отношению к толще сердечной мышцы:
- Трансмуральный.
- Нетрансмуральный.
По локализации инфаркта миокарда на электрокардиограмме (ЭКГ):
- I, aVL, V4-V6 – боковой инфаркт миокарда;
- V1-V3 – передне-перегородочный инфаркт миокарда;
- V4 – верхушечный инфаркт миокарда;
- I, Avl, V1-V6 – переднебоковой инфаркт миокарда;
- II, III, aVF – нижний инфаркт миокарда.
Стадии инфаркта миокарда:
- Острейшая стадия. Длительность до 6 часов. Наблюдается очаговая дистрофия и ишемия.
- Острая стадия. Длительность от 6 часов до недели. Преобладают процессы расплавления очага.
- Подострая стадия. Длительность от трёх недель до двух месяцев.
- Хроническая стадия. Длительность составляет более двух месяцев.
Атипичные формы инфаркта миокарда:
- Астматический вариант.
- Абдоминальный вариант.
- Аритмический вариант.
- Цереброваскулярный вариант.
- Мало- или бессимптомный вариант.
Причины инфаркта миокарда
- Закупорка тромбом или эмболом сердечных (коронарных, венечных) артерий.
- Атеросклеротический сосудистый процесс.
- Спазм коронарных артерий.
- Расслоение стенок аорты или коронарных сосудов.
- Аномалии строения сердечных артерий.
Симптомы инфаркта миокарда
Пациенты предъявляют жалобы на болезненные ощущения в грудной клетке, за грудиной, которая длится более 25-30 минут, а при приёме нитроглицерина под язык - боли не устраняются.
Боль может иррадиировать (отдавать) в спину, в левую руку, в область желудка, в шею или в нижнюю челюсть.
Отдающие боли больной или врач может воспринять как патологию другого органа, поэтому очень важно рассказать о своих болезненных ощущениях от самого начала, для того, чтобы врач-кардиолог имел полное представление о начавшемся заболевании.
При осмотре пациента врач-кардиолог может наблюдать наличие одышки в покое, повышенную потливость больного, а также наблюдается снижение или повышение артериального давления (артериальная гипотония или гипертензия) и нарушения сердечного ритма.
Больной может жаловаться на приступы тошноты или головокружения, а также возможны жалобы на атипичную клиническую картину инфаркта миокарда, при которой наблюдаются боли в животе и расстройство стула (понос, диарея).
При выслушивании сердца будет отмечаться приглушенность первого сердечного тона, а также мягкий систолический шум, иногда выслушивается шум трения листков перикарда через трое суток (отложение фибрина).
Если во время не начать диагностику и лечение пациента, то возможно развитие осложнений в виде сердечной недостаточности, кардиогенного шока, отёка лёгких, разрыва сердечной стенки левого желудочка, недостаточности митрального клапана, нарушения ритма или проводимости сердца, тромбоэмболий, аневризмы стенки желудочка, перикардита (синдром Дресслера) и даже смертельного исхода.
Диагностика инфаркта миокарда
Для получения полной информации о диагностике, лечении, а самое главное – о профилактике инфаркта миокарда нужно записаться на приём к врачу терапевту или кардиологу. Консультация врача поможет определиться с дальнейшей тактикой обследования и лечения.
Диагностика инфаркта миокарда начинается с интерпретации жалоб больного, внешнего осмотра, измерения частоты сердечных сокращений, артериального давления и выслушивания сердца.
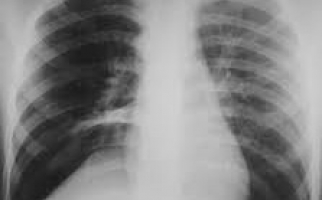
Основным методом диагностики сердечных заболеваний остаётся электрокардиография (ЭКГ), она остаётся самым первым и безоговорочным исследованием при наличии у пациента жалоб на боли в сердце, и является обязательным. Проводит ЭКГ врач функциональной диагностики. По данным ЭКГ можно определить положение оси сердца, регулярность и частоту сердцебиения, определить источник возбуждения и проводимость в сердце. Это даст возможность уточнить или поставить диагноз, назначить соответствующее лечение.
Лабораторная диагностика инфаркта миокарда основывается на стандартных методах исследования клинического анализа крови (нейтрофильный лейкоцитоз, увеличивается скорость оседания эритроцитов). Биохимическое исследование крови поможет обнаружить в её сыворотке наличие специальных ферментов, которые узкоспецифичны и появляются только при инфаркте миокарда: тропонин I, тропонин Т. Существуют и неспецифические ферменты в сыворотке крови, которые могут появляться и при других заболеваниях органов и систем: КФК, МВ-КФК, ЛДГ, АСТ, АЛТ, миоглобин.
Лечение инфаркта миокарда
- В первую очередь, необходимо купировать болевой синдром, независимо от его проявления. Применяется нитроглицерин сублингвально (под язык), наркотические обезболивающие средства (морфин внутривенно), также можно применять комбинацию нитроглицерина и бета-адреноблокаторов (внутривенно).
- Необходима постоянная подача кислорода, для борьбы с гипоксией и ишемией очага при инфаркте миокарда.
- Антиагрегантная терапия обязательна к назначению для улучшения реологических свойств крови, и для предотвращения тромбообразования.
- Тромболитическая терапия предназначена для растворения уже образовавшихся тромбов в сосудистой системе организма. Но она особенно эффективна при введении лекарственных препаратов (стрептокиназа) не позднее 1 часа после появления приступа.
- Оперативное лечение представлено в виде проведения транслюминальной ангиопластики.
Профилактика инфаркта миокарда
- Активный образ жизни.
- Рациональное питание, с ограничением жиров животного происхождения и с большим количеством овощей и фруктов.
- Соблюдение режима труда и отдыха.
- Осуществлять постоянный контроль массы тела.
- Своевременное лечение ишемической болезни сердца (стентирование) и поддержание нормальных цифр артериального давления.
- Избегать психо-эмоциональных переживаний.