Виды ревматизма
Различают лихорадку острую и повторную.
Согласно классификации, которая учитывает разрушения структур миокарда, есть ревматизм с отсутствием порока сердца и с развитием ревматической болезни сердца.
Стадии ревматизма
- Мукоидное набухание — обратимый патологический процесс, влекущий за собой разрыхление соединительной ткани, деполимеризацию основного вещества в этой структуре, что сопровождается накоплением кислых мукополисахаридов.
- Некроз фибриноидный — локальное разрушение тканей из-за дезорганизации коллагеновых волокон, что приводит к их набуханию.
- Ашоф-талалаевские гранулемы — формирование специфических гранулем около очага фибриноидного некроза;
- Склероз — исход гранулемы.
Длительность патологического процесса занимает примерно полгода.
Формы инфекционного ревматизма:
- простая или острая — продолжительность до 90 дней;
- рекрудесцентная (рецидивирующая) — предположительны вспышки и рекрудесценции, продолжительностью до 90 дней. Могут проявиться признаки кардита (воспаление стенок миокарда) в тяжелой форме;
- гиперпиретическая или сверхострая характеризуется повышением температуры тела до 38°С, мозговыми признаками, сердечными, легочными нарушениям. Недуг может перейти в первую или вторую форму. Также не исключен летальный исход.
Причины
Причинами могут быть неподходящие для жизни жилищно-бытовые условия, подверженность частым инфекциям, антисанитария, голод, генетическая предрасположенность, наследственность, пол (по статистике чаще страдают женщины). Кроме этого, на развитие патологии влияют низкий уровень медицинского обслуживания, санитарной образованности населения, а также переохлаждение, различные диффузные разрушения, перенесенная стрептококковая инфекция, частые инфекции носоглоточных путей.
Данный недуг вызывается определенными штаммами стрептококка группы А (бета-гемолитического).
Симптомы
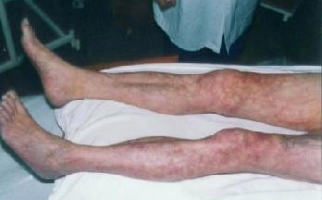
Часто симптомы ревматизма принимают за простудные. Это повышение температуры тела, недомогание, потливость, озноб. А вот вторичные признаки не вызывают вариантов трактования — это признаки полиартритов: покраснение суставов, отечность, боли в покое и при движении. На коже появляются высыпания в виде колец розового оттенка, которые исчезают без следа. Кроме этого, развиваются подкожные узелки, кардит, одышка, кардиалгии, учащенное сердцебиение, хорея. Наблюдается подергивание конечностей, мимические сокращения, нарушение почерка и речи.
Стрептококковая инфекция оказывает прямое токсическое действие на сердце и запускает аутоиммунный процесс, вследствие чего начинают действовать антитела против тканей миокарда и эндотелия сосудов.
Диагностика
При наличии подобных симптомов необходима консультация кардиолога или ревматолога, невролога, терапевта, дерматолога и отоларинголога. После первичного осмотра врач соберет анамнез и назначит обследование: общий и биохимический анализ крови, мочи, иммунологические исследования крови, ЭХО-КГ, ЭКГ, доплер-ЭХОКГ, рентген грудной клетки.
Лечение
Для лечения данного недомогания нужно придерживаться диеты, принимать антибиотики и глюкокортикоиды, нестероидные противовоспалительные препараты (НПВП). Начинают с высоких доз пенициллина на протяжении 10–14 дней, потом, в зависимости от стадии и течения заболевания, принимают НПВП примерно месяц, если результат неудовлетворительный, назначают глюкокортикостероиды.
Профилактика
В качестве профилактики этой болезни можно указать меры, направленные на укрепление иммунитета и соблюдение правил личной гигиены. Ведь все начинается с ротовой полости, именно на миндалинах и коже находится стрептококк, из-за которого развивается хворь. Особенно тщательно необходимо лечить возникающие воспалительные процессы в горле, ведь ревматизм в большинстве случаев является следствием хронических ангин или тонзиллитов. Самыми лучшими способами оздоровления являются закаливание, отдых и рациональное питание.