Виды
По способу приобретения выделяют врожденную (является следствием аномального развития плода или внутриутробных инфекций) и приобретенную (результат воздействия различных факторов на организм) патологию.
Недуг бывает открытоугольной (составляет около 90% случаев болезни, характеризуется медленным скоплением жидкости и постепенным повышением давления) и закрытоугольной (встречается у людей старше 30 лет, характеризуется резким увеличением давления) формы.
По степени прогрессирования делится на стабилизированную и нестабилизированную.
По степени компенсации бывает:
- компенсированная – без отрицательной динамики;
- субкомпенсированная – с отрицательной динамикой;
- декомпенсированная – острый приступ с резким ухудшением зрительных функций.
Причины
Первопричиной болезни служит повышенное внутриглазное давление, которое провоцируется катарактой, иридоциклитом, хориоретинитом, травмами глаз, стрессовыми ситуациями. Также провоцирующими факторами являются гипертоническая болезнь, сахарный диабет, атеросклероз, ожирение, длительное применение антигистаминных, психотропных препаратов, антидепрессантов, генетическая предрасположенность и аномальное внутриутробное развитие.
В группе повышенного риска находятся люди с маленькими глазами, старше 50 лет и лица негроидной расы.
Симптомы
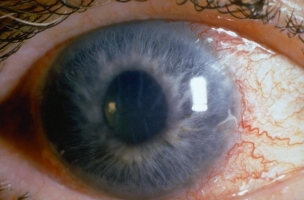
Чаще всего недуг протекает бессимптомно и выявляется только тогда, когда утеряна часть зрительных функций. К общей симптоматике относят выпадение полей зрения, радужные круги при взгляде на световые источники, помутнение, затуманивание зрения и болевые ощущения в надбровной области.
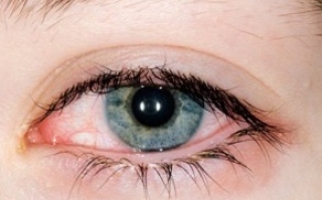
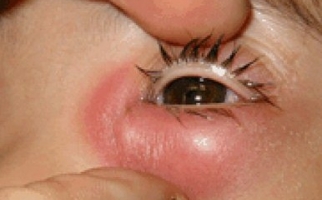
Острый приступ глаукомы проявляется болью в глазу, распространяющейся на голову, чаще затылок, тошнотой и рвотой, общей слабостью, покраснением и отечностью век, помутнением роговицы и расширением зрачка.
Диагностика
При первых признаках патологии необходимо записаться на прием к врачу-офтальмологу.
Существует ряд диагностических мероприятий:
- тонометрия – измерение внутриглазного давления;
- офтальмоскопия – анализ структуры и цвета глазного нерва;
- периметрия – исследование зрительных полей;
- гониоскопия – определение угла между роговицей и радужной оболочкой;
- пахиметрия – измерение толщины роговицы;
- определение толщины нервных волокон.
Помимо офтальмологического исследования, потребуются консультации врача-терапевта, кардиолога, эндокринолога, невропатолога для выявления сопутствующих отклонений. Также проводятся клиническое тестирование крови на сахар и биохимический анализ крови.
Лечение
Вылечить данный недуг невозможно, однако существуют медикаменты, способные замедлить или остановить прогрессирование болезни – препараты, улучшающие отток внутриглазной жидкости (миотики, симпатомиметики), лекарства, усиливающие увеосклеральный путь оттока (простагландины F2 альфа), средства, угнетающие продукцию внутриглазной жидкости (селективные симпатомиметики, селективные альфа-2-адреномиметики, бета-адреноблокаторы, ингибиторы карбоангидразы).
Если фармакологическая терапия не дает нужной динамики, рассматривают варианты хирургического лечения глаукомы.
Для этого практикуют обычные и лазерные операции: лазерную иридэктомию, трабекулопластику, синустрабекулэктомию, циклокоагуляцию.
Профилактика
При наличии факторов риска рекомендуется регулярно посещать офтальмолога для профилактического осмотра и проведения необходимых диагностических процедур.
Людям с данным диагнозом следует соблюдать режим отдыха, труда и физических нагрузок, исключить вредные привычки, контролировать количество выпитой воды, а также не допускать ношения одежды, затрудняющей кровоток к области шеи, головы.