Виды
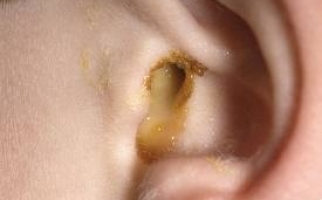
Наружный отит – это воспаление ушной раковины или наружного слухового прохода. Эта форма отита делится на следующие подвиды:
- ограниченный отит, который характеризуется гнойником в слуховом проходе;
- диффузный или разлитой – воспаление кожного покрова и подкожной клетчатки в области наружного слухового прохода.
Средний отит – это воспаление среднего уха (евстахиевой трубы, барабанной полости). Средний отит бывает трех типов:
- катаральный отит – воспаление слизистой оболочки среднего уха;
- серозный – сопровождается скоплением жидкости в барабанной полости, но при этом симптомов воспаления не наблюдается;
- гнойный – воспаление слизистой оболочки с накоплением гноя в полости среднего уха.
Внутренний отит (лабиринтит) – воспалительный процесс распространяется на внутреннее ухо.
По клиническим симптомам и продолжительности отит делится на формы:
- острый: длится менее 1 месяца;
- подострый: длится от 1 до 3 месяцев;
- хронический: длится более 3 месяцев.
В зависимости от возбудителя патологии, отит делят на:
- бактериальный;
- грибковый;
- вирусный.
Причины
Причинами наружного отита является:
- травмирование, ожоги, укусы насекомых в области слухового прохода;
- переохлаждение;
- снижение иммунитета хроническими заболеваниями;
- частое посещении бассейна.
Причинами среднего отита является:
- травмы;
- аллергическая реакция;
- переохлаждение;
- патологии носоглотки не воспалительного характера, например, увеличение носовых пазух, искривление перегородки носа;
- воспалительные острые и хронические заболевания носоглотки: ринит, синусит, аденоиды, грипп, скарлатина, корь, ОРВИ.
Причинами внутреннего отита является:
- осложнение среднего отита уха;
- тяжелые инфекции: сепсис, туберкулез;
- последствия хирургического вмешательства.
Симптомы
Для каждой формы отита характерна своя симптоматика.
Наружный ограниченный отит:
- воспаление кожного покрова ушной раковины (покраснение, отечность) и слухового прохода;
- пульсирующая боль в ухе, усиливающаяся при жевании;
- незначительное снижение слуха;
- при вскрытии фурункула выделяется гной.
Наружный диффузный отит сопровождается такими симптомами:
- ушная боль разной интенсивности;
- заложенность уха и снижение слуха;
- зуд в ушной раковине;
- повышение температуры тела до 39 градусов;
- кожа отечная, утолщенная;
- выделения из уха прозрачные или желтоватого оттенка.
Средний катаральный отит отличается симптомами:
- пульсирующая, стреляющая боль в ухе, усиливающаяся при сморкании, кашле, жевании;
- повышенная температура тела;
- общая слабость.
Средний серозный отит:
- заложенность уха, ощущение давления;
- снижение слуха;
- ощущение перелива жидкости в ухе при наклоне головы;
- при разрыве барабанной перепонки – выделение жидкости из уха.
Средний гнойный отит:
- нарастающая резкая боль в ухе, отдающая в висок, темя;
- шум в ухе, заложенность;
- частичная потеря слуха;
- повышенная температура тела;
- нарушение сна и слабость из-за постоянного болевого синдрома;
- после перфорации барабанной перепонки боль стихает, но наблюдаются гнойные выделения с примесью крови.
Внутренний отит (лабиринтит):
- сильный шум в ушах;
- потеря слуха;
- сильное головокружение;
- тошнота и рвота;
- нарушение равновесия.
Диагностика
При любых болевых ощущениях или дискомфорте в ухе необходимо записаться на прием к врачу-отоларингологу. Диагностика отита происходит с помощью следующих мероприятий:
- анализ жалоб;
- отоскопия – осмотр уха с применением отоскопа;
- отомикроскопия – осмотр с помощью хирургической оптики;
- аудиометрия – определение остроты слуха;
- камертональное обследование;
- тимпанометрия – исследование барабанной перепонки;
- вестибулярные пробы;
- рентгенография;
- компьютерная томография внутреннего уха;
- парацентез – прокол барабанной перепонки для определения состава жидкости.
Лечение
Лечение отита назначается только после того, как получена консультация врача-отоларинголога. Именно от формы отита зависит его лечение.
Лечение наружного отита заключается в применении местных противовоспалительных и антибактериальных капель, мазей, удалении гноя и серы. Помимо этого могут быть назначены жаропонижающие, противовирусные, противоаллергические средства, антибиотики, витаминотерапия.
Лечение среднего отита помимо приема антибиотиков, жаропонижающих, противовирусных препаратов заключается в продувании евстахиевой трубы и приема сосудосужающих средств. В сложных случаях назначают хирургические методы лечения: прокалывают барабанную перепонку, удаляют спайки, делают тимпанопластику. Закрепляют результат физиотерапией.
Средний серозный отит лечат путем продувания евстахиевой трубы, введением в нее лекарственных препаратов, при неэффективности этих методов производят шунтирование барабанной полости для вывода содержимого и введения лекарств.
Внутренний отит лечат исключительно в условиях стационара и практикуют консервативное лечение: антибиотики, обезболивающие, противоаллергические, противорвотные препараты. При отсутствии положительной динамики проводят хирургическое вмешательство в области среднего уха и лабиринта.
Несвоевременное лечение отита приводит к серьезным осложнениям: менингиту, сепсису, невриту лицевого нерва, разрушению слуховых косточек и тканей среднего уха.
Профилактика
Профилактика отита заключается в ряде несложный мероприятий:
- правильный туалет носа, ушей;
- отсутствие воды в ушах после процедур;
- своевременное обращение к отоларингологу при первых симптомах отита, а также при острых и хронических формах других заболеваний носоглотки.