Виды
В медицине существует классификация данного заболевания. Различают гиперпаратиреоз таких видов:
- Первичный – отклонение паращитовидных желез (опухоль, гиперплазия) или в составе синдрома множественных неоплазий.
- Вторичный – компенсаторная реакция на гипокальциемию. При этом усиленное выделение паратгормона связано с изменениями кальциево-фосфорного обмена при дефиците витамина D, почечной недостаточности и синдроме малябсорбции.
- Третичный – связан с длительным течением вторичного типа болезни в результате развития паратиреоаденомы, функционирующей автономно.
Причины
Недомогание вызывают состояния, из-за которых увеличивается выработка паратгормона, а также проблемы самого органа или другая патология, влияющая на его функцию.
Среди основных первопричин можно выделить: опухоль паращитовидной околощитовидной железы, синдром множественных неоплазий 1-го и 2-го типов (комплекс признаков, обусловленных наличием разрастания ткани в двух инкреторных органах и более), хроническая почечная недостаточность (недомогание, при котором почки не способны выполнять свои функции), болезни кишечника – мальабсорбция (нарушение всасывания веществ из кишечника), недостаток витамина D.
Симптомы
Заболевание может иметь бессимптомное протекание и диагностироваться случайно.
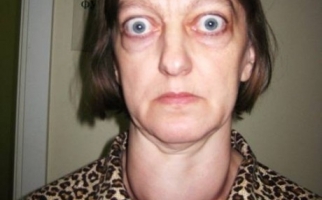
К его ранним проявлениям относятся слабость в мышцах, быстрая утомляемость при нагрузках, головная боль, трудности при ходьбе (на большие расстояния, при подъеме), переваливающая походка. У большинства людей ухудшается память, возможны депрессия, тревожность, эмоциональная неуравновешенность. У людей пожилого возраста могут быть тяжелые расстройства психики. При длительном протекании недуга кожа приобретает серо-землистый оттенок.
Для поздних проявлений характерны размягчение и искривление костей, переломы (даже при незначительных движениях), рассеянные боли в позвоночнике, ногах и руках. Из-за деформации скелета рост человека может уменьшиться, остеопороз челюсти способствует расшатыванию и выпадению здоровых зубов. Патологические переломы практически безболезненные, медленно заживают, впоследствии могут образовываться ложные суставы. На ногах и руках видны периартикулярные кальцинаты, в проекции паращитовидных железок на шее удается пропальпировать аденому больших размеров.
Для гиперпаратиреоза характерно одновременное развертывание проявлений поражения разных систем и органов – желчекаменная и мочекаменная болезнь, язва желудка и др.
Диагностика
Хворь диагностируется на основании анализа анамнеза болезни и жалоб, а также общего осмотра эндокринологом.
К дополнительным методамы изучения (лабораторных и инструментальных) относятся:
- биохимический анализ крови;
- определение в моче уровня кальция;
- УЗИ почек и шеи;
- сцинтиграфия с селен-метионином, таллием-технецием;
- рентгенография костей таза, позвоночника, кистей рук;
- компьютерная томография;
- денситометрическое исследование.
Лечение
Первичный тип прогрессирует медленно. В том случае, если гиперкальциемия ниже 3 ммоль/л, пациент не нуждается в каких-либо мероприятиях. За ним необходимо динамическое наблюдение.
Консервативная терапия состоит в устранении гиперкальциемии. При неосложненном течении рекомендуется пить побольше жидкости. В неотложных случаях при гиперпаратиреозе используют мочегонные средства и введение натрия хлорида с целью увеличить объем циркулирующей крови. Дополнительно показаны курсы бифосфонатов – препаратов, замедляющих разрушение костей и приводящих в норму в организме уровень кальция. Но при принятии могут проявляться такие побочные эффекты, как повышение в организме креатинина, мышечная боль, гипертермия.
Радикальным методом считается оперативное вмешательство.
Абсолютные показания для операции – молодой возраст пациента, одиночная гематома, выраженное снижение костной массы, недочеты в работе почек.
Проводят тотальную или субтотальную паратиреоидэктомию. Хирургическая терапия эффективно более, чем в 97% случаев.
Профилактика
Предупреждение недуга заключается в ежедневных регулярных прогулках на свежем воздухе, употреблении витамина D, диете, богатой продуктами с высоким содержанием витамина D – яйца, сыр, сливочное масло, рыбий жир и др.