Виды
Недуг может быть нескольких видов. Среди них:
- Бронхопневмония. Характеризуются множественными очагами воспаления, острой консолидацией, затрагивающией одну или несколько лёгочных долек. Часто, особенно у молодых людей, начинается остро, иногда с озноба.
- Крупозный вид. Вызывается кокковой флорой (пневмококк, стрептококк). В ее развитии большую роль играет вирус гриппа, который отрицательно влияет на центральную и периферическую нервную системы, эта форма протекает тяжело, с характерной выраженностью интоксикации.
- Орнитоз. Наиболее подвержены лица, постоянно контактирующие с птицами: работники птицефабрик, мясокомбинатов, фермеры и др. Инфекция проникает в организм через слизистую оболочку дыхательных путей, внедряясь в мелкие бронхи и бронхиолы, достигая альвеол.
- Пситтакоз. Проходит с нехарактерными признаками, общими для всех других недугов, часто вызывает отклонения в функции респираторного тракта.
- Гипостатический вид. Развивается у больных, страдающих недостаточностью кровообращения, у послеоперационных больных, которые долго лежат на спине..
По степени тяжести очаговая пневмония делится на легкую, среднюю и тяжелую.
По происхождению болезнь бывает первичной и вторичной.
Причины
Воспаление в легочной ткани дыхательного органа может развиваться после попадания фрагментов еды, части рвотных масс, вдыхания инородных предметов.
Частой причиной могут быть вирусные болезни человека и животных: корь, краснуха, коклюш, сыпной тиф, орнитоз, пситтакоз, грипп, риновирусная инфекция, а также вирусы, вызывающие геморрагический вид недуга.
Недомогание может быть следствием запущенных воспалительных процессов в бронхах и других органах.
Возбудителями являются различные микроорганизмы: пневмококк, стафилококк, стрептококк, бацилла Фридлендера.
Воспаление возникает сначала в бронхах, позже переходит на альвеолы и захватывает несколько ацинусов.
Большую роль в развитии патологического процесса имеет ряд факторов, например, снижение защитных свойств организма, переутомление, переохлаждение, старческий возраст, наличие хронических очагов инфекции.
Симптомы
Начало воспаления может быть острым или постепенным, часто происходит после простуд и сопровождается насморком, кашлем. Кашель может быть сухим или с выделением мокроты. Отделяемая мокрота может иметь слизистый или слизисто-гнойный характер. Наблюдается лихорадочное состояние, температура тела может колебаться от субфебрильных и до фебрильных цифр.
Иногда пациенты предъявляют жалобы на болезненные ощущения в грудной области, общую слабость, головные боли, одышку, разбитость, нарушение сна и потерю аппетита. Могут появляться признаки сердечно-сосудистой недостаточности у пожилых людей.
Диагностика
Клинический диагноз уточняется на основании жалоб больного, выявлении признаков во время внешнего объективного осмотра.
Лабораторная диагностика включает в себя клинический анализ крови (появляется нейтрофильный лейкоцитоз, ускоряется скорость оседания эритроцитов) и биохимический анализ крови (появление маркеров острой фазы).
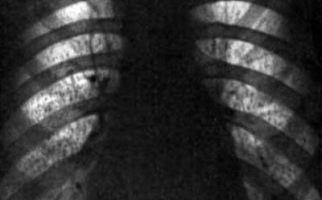
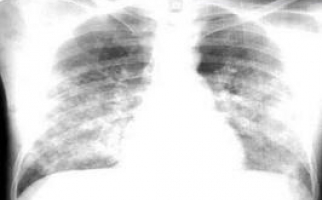
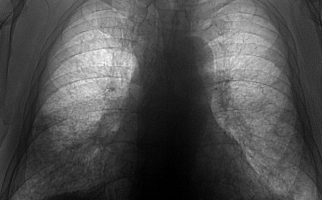
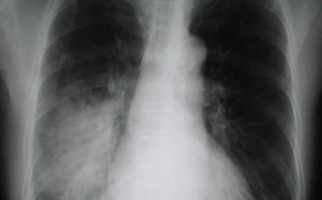
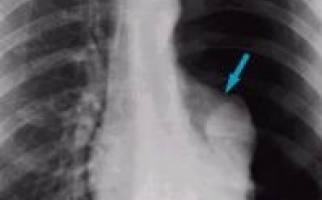
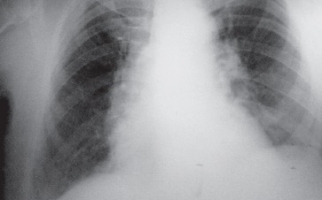
К инструментальным методам исследования относятся: рентгенография легких (затемнения в виде пятен средней интенсивности, имеющие неровные контуры и средние размеры; возможно увеличение в объеме теней корня легкого), спиральная компьютерная томография (КТ), магнитно-резонансная томография (МРТ).
Если у вас появились вышеперечисленные признаки, то консультация терапевта или врача-пульмонолога поможет своевременно выявить заболевание, провести необходимые исследования и назначить адекватную терапию.
Лечение
Терапия патологии в легких проводится консервативным путем с назначением массивной антибиотикотерапии. Среди них:
- антибиотики пенициллинового ряда;
- макролиды;
- антибиотики цефалоспоринового ряда;
- фторхинолоны;
- комбинация пенициллинов и макролидов.
- комбинация цифалоспоринов и макролидов.
Также в комплексное лечение входят:
- мероприятия дезинтоксикационной терапии;
- повышение защитных свойств организма путем введения свежезамороженной плазмы или иммуноглобулинов;
- восстановление микроциркуляции;
- противошоковое лечение;
- препараты от кашля;
- медикаменты, расширяющие бронхи;
- муколитические и анаболические средства;
- витамины.
Профилактика
Основные профилактические меры, которые проводятся для того, чтобы предупредить развитие заболевания, заключаются в следующем: предупреждение лечения гриппозных состояний, бронхитов, дыхательная гимнастика, применение банок и горчичников, активный образ жизни, занятия физкультурой, закаливания и отказ от вредных привычек, рациональное питание.