Виды
С учетом места ПВ-возникновения различают такие формы недуга:
- внебольничная;
- госпитальная.
По длительности течения патологического процесса ПВ-отклонения делятся на острые (до 1,5 мес.) и затяжные виды.
Причины
ПВ-развитие в организме человека обусловлено наличием двух главных этиологических факторов – патогенного возбудителя и снижением защитных иммунных факторов.
Видовая принадлежность вирусов (ВС), участвующих в инфицировании нижних отделов респираторного тракта, определяется возрастными данными пациента и эпидемиологической обстановкой в регионе. В первую очередь это ВС-гриппа А и В, парагриппа, аденовирус, респираторно-синцитиальный-ВС, реже – коронавирусы и риновирусы.
ПВ-возникновение носит преимущественно бронхогенный характер. Обычно заражение происходит от окружающих ПВ-больных. Встречаются случаи внедрения возбудителя в сочетании с аспирацией аутофлоры из обсемененных бактериями дыхательных отделов, иногда – гематогенно или лимфогенно.
Проникая в бронхиальное дерево на фоне местного иммунодефицита, ВС-инфекция способствует трансформации сапрофитной микрофлоры в патогенную. В результате чего она обуславливает появление внутриальвеолярной воспалительной экссудации и инфильтрата в легочной ткани.
Для отдельных категорий пациентов ПВ-отклонения представляют серьезную опасность наступления острой дыхательной недостаточности.
В группу риска по тяжелому ПВ-течению входят лица, страдающие сахарным диабетом, бронхиальной астмой, ожирением, анемией и хроническими болезнями почек.
Симптомы
Для клинического проявления ПВ-изменений характерно внезапное острое начало с повышением температуры тела (39°С и более), появлением озноба, интоксикационной симптоматики – головной боли, слабости, болевых ощущений в суставах и мышцах.
В подобных случаях пациенту для прохождения обследования и получения специализированной медпомощи следует немедленно записаться на прием к врачу.
Позднее к первичным симптомам добавляются рвота, тошнота, насморк, заложенность носа, слезотечение или признаки трахеобронхиальных нарушений – сухой кашель, болезненность в груди.
В последующем у ПВ-больного кашель сопровождается выделением слизисто-гнойной мокроты (иногда с примесью крови), цианозом и одышкой.
Диагностика
Первичный прием больного предполагает изучение его жалоб, сбор анамнеза. Заподозрить ПВ-патологию позволяют присутствие лихорадки и трех синдромов – интоксикации, катаральных явлений и поражения легких.
В ходе физикального обследования, проведения перкуссии и аускультации обнаруживается укорочение легочного звука, жесткое или бронхиальное дыхание над очагом поражения, влажные хрипы.
Общий анализ крови показывает лейкопению, моноцитоз, лимфопению с палочкоядерным сдвигом. Для исследования биоптата задействуют полимеразную цепную реакцию, при необходимости – микроскопию и микробиологическое тестирование мокроты.
Проводятся биохимические исследования крови для определения уровня аланинаминотрансферазы, аспартатаминотрансферазы, лактатдегидрогеназы, щелочной фосфатазы.
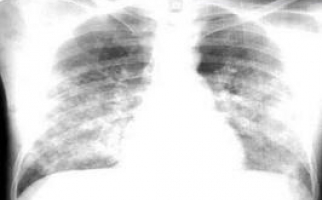
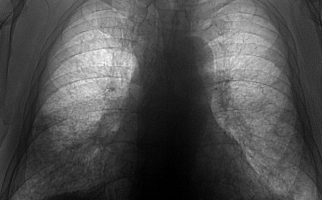
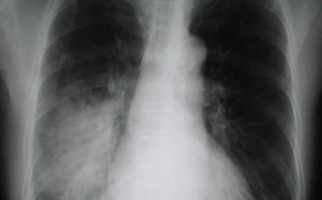
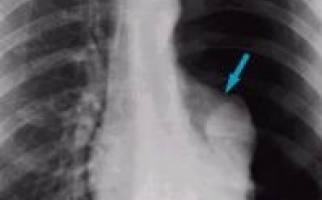
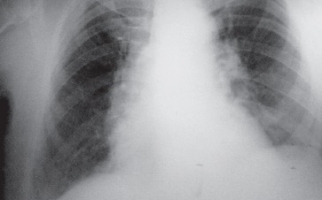
Для визуализации патологических изменений используются рентгенография и спиральная компьютерная томография. Обнаруживаются преимущественно двусторонние очаговые изменения, инфильтративные затемнения, междолевой и плевральный выпот, узелковые и пятнистые тени.
По показаниям проводятся консультации инфекциониста, пульмонолога, педиатра.
Лечение
После постановки ПВ-диагноза назначается незамедлительная этиотропная терапия в условиях госпитализации, включающая применение противовирусных и антибактериальных препаратов. При легкой и средней тяжести ПВ-течении практикуется оральное употребление медикаментов, в тяжелых случаях с выраженной интоксикацией – парентеральное.
В комбинации с антивирусным лечением применяются дезинтоксикационные сеансы инфузионной терапии, противокашлевые и жаропонижающие средства, бронхолитики.
Повышение иммунного статуса пациента достигается использованием иммуноглобулинов, гипериммунной плазмы в сочетании с витаминными фармпрепаратами.
Целесообразно дополнять лечебный курс сеансами ингаляции, электрофореза, массажа грудной клетки (в первую очередь детям), лечебной физкультуры.
Профилактика
ПВ-профилактика заключается в противовирусной вакцинации, рациональном излечении патологий дыхательных путей, повышении резистентности организма.