Стадии заболевания
Стадии болезни выделяют на основании рентгенологических данных:
- 1 стадия – увеличение бронхопульмональных, или реже других лимфатических узлов;
- 2 стадия – поражение ткани лёгких и внутригрудных лимфоузлов;
- 3 стадия – возникновение пневмосклероза в лёгочной ткани без увеличения внутригрудных лимфоузлов, появление эмфиземы.
Также болезнь разделяют на фазы обострения, стабилизации и затихания.
Причины
Происхождение болезни до конца не изучено. Существует несколько теорий. Так инфекционная теория утверждает, что возбудителями являются спирохеты, микробактерии, грибы, простейшие, либо другие микроорганизмы. Однако наблюдались и семейные случаи заболеваний, что свидетельствует в пользу генетического происхождения саркоидоза лёгких. Некоторые исследователи склоняются к предположению об иммунной природе возникновения болезни, согласно которому ослабленная защитная реакция организма приводит к высокой уязвимости перед вирусами, химическими веществами, бактериями, пылью.
Соответственно, можно считать, что патология такого рода обязана множеству факторов, которые связаны с иммунными нарушениями, генетическими особенностями и биохимическими воздействиями. Сама болезнь не является заразной, не передаётся от больных к здоровым.
Согласно наблюдениям, есть группы людей, который в большей степени уязвимы перед заболеванием:
- Работники в сфере сельского хозяйства;
- Работники на химических производствах;
- Врачи и люди, связанные со сферой здравоохранения;
- Почтовые служащие;
- Механики;
- Пожарные;
- Мельники;
- Курящие.
Все эти, на первый взгляд, разнородные группы людей объединены по одному признаку – они чаще других подвержены инфекционным и токсическим воздействиям.
Симптомы
Симптоматика заболевания неспецифическая и сводится к следующим проявлениям:
- Беспокойство;
- Недомогание;
- Утрата веса и аппетита;
- Утомляемость;
- Лихорадка;
- Нарушения сна;
- Потливость в ночное время суток;
- Кашель;
- Боли в груди и суставах.
В 50% случаев лимфожелезистая форма саркоидоза лёгких себя никак не проявляет.
При простукивании заметно увеличение корней лёгких с обеих сторон. В некоторых случаях заметны сухие и влажные хрипы, присоединение внелёгочных поражений периферических лимфатических узлов, глаз, кожи, костей, околоушных слуюнных желез.
На третьей стадии начинают проявляться симптомы сердечно-лёгочной недостаточности, эмфиземы, пневмосклероза.
Диагностика
В момент обострения заболевания наиболее информативными являются лабораторные исследования, которые выявляют воспалительный процесс, увеличение объёма глобулинов, лейкоцитоз и другие изменения крови.
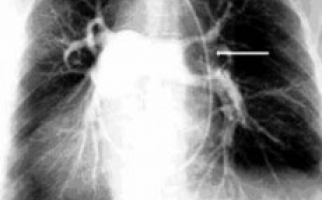
Также информативными методами являются рентген лёгких, компьютерная томография, МРТ, они демонстрируют:
- Увеличение лимфатических узлов опухолевидного характера;
- Наложение теней лимфатических узлов;
- Очаговую диссеменцию;
- Эмфизему;
- Фиброз;
- Цирроз лёгочной ткани.
Более 50% пациентов имеют положительную реакцию Квейма, которая заключается в возникновении тёмно-красного узла после введения под кожу саркоидного антигена.
Бронхоскопия с взятием образца ткани позволяет выявить следующие прямые и косвенные подтверждения саркоидоза лёгких:
- Расширенные сосуды в устьях бронхов долей лёгкого;
- Увеличение лимфатических узлов в области бифуркации;
- Атрофический или деформирующий бронхит;
- Бляшки, бородавчатые разрастания, бугорки на месте поражений слизистой оболочки.
Очень большую роль в диагностировании болезни играет гистологическое исследование образца, который получают при помощи прескаленной биопсии, медиастиноскопии, открытой биопсии лёгких, бронхоскопии. Биопат содержит эпителиоидные гранулёмы, без знаков перифокального воспаления и некроза.
Лечение
В подавляющем большинстве случаев болезнь переходит к спонтанной ремиссии, пациенты проходят консультации у фтизиатров, которые на протяжении 6-8 месяцев наблюдают за состоянием больного, составляют прогноз и определяют необходимость применения терапевтических мер. Также необходимо записаться на приём к пульмонологу.
Лечебное решение вопроса требуется при тяжёлом и активном прогрессировании болезни:
- Комбинированных её формах;
- Выраженной диссеминации в ткани лёгкого;
- Поражении внутригрудных лимфатических узлов.
Медикаментозное лечение выполняется на протяжении 6-8 месяцев, принимаются следующие типы препаратов:
- Стероидные;
- Противовоспалительные;
- Иммунодепрессанты;
- Антиоксиданты.
Если развитие болезни благоприятное, то пациент остаётся на диспансерном учёте на протяжении 2-х лет, при тяжёлых случаях – 3-5 лет.
Профилактика
В связи с неясными причинами возникновения заболевания, каких-либо специфических мер его предотвращения не существует.
К неспецифическим средствам относится уменьшение уровня воздействия вредных факторов на рабочем месте, а также улучшение иммунной защиты организма.