Виды
В медицине существуют классификации данного заболевания. По локализации различают:
- терминальный илеит;
- илеоколит;
- поражение толстого отдела;
- поражение верхних отделов желудочно-кишечного тракта (пищевод, желудок и двенадцатиперсная кишка).
- воспалительная;
- фибростенотическая;
- с возникновением свищей.
По стадиям: активная и ремиссия.
По степени тяжести: легкая, среднетяжелая, тяжелая и ремиссия.
Причины
Причины пока еще до конца не выяснены. К провоцирующим факторам относят генетическую предрасположенность, перенесенные инфекции (особенно негативно влияет туберкулез), пониженный иммунитет и курение.
Статистика говорит о следующих цифрах: у каждого 3 человека на 100 000 населения была диагностирована болезнь Крона, но количество больных постоянно увеличивается.
Симптомы
Первые признаки, как правило, проявляются в юном возрасте (10-15 лет). В 30% случаях болезнь утихает сама, без вмешательства врачей. Недомогание по симптоматике схоже с другими патологиями ЖКТ, поэтому гастроэнтерологи не всегда могут ее определить с первого раза. Чаще всего поражается тонкая и толстая кишка, реже – пищевод, желудок и двенадцатиперстная. Зона инфицирования желудочно-кишечного тракта очень обширна – начиная с полости рта, заканчивая анальным отверстием.
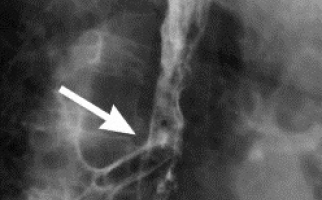
Зачастую болезнь Крона зарождается в подвздошном отделе, откуда переносится в другие отделы желудочно-кишечного тракта.
При несвоевременном устранении первичных симптомов, недомогание прогрессирует и распространяется на всю поверхность прямой кишки, на которой образуются язвы.
Для недуга характерны такие признаки:
- болевые ощущения в животе различной локализации и силы;
- лимфаденит;
- волнообразная лихорадка или стойкая субфебрильная температура;
- тошнота и рвота, пониженный аппетит, снижение веса, авитаминоз;
- послабление стула, метеоризм и мелена;
- свищи в ректуме, нагноения, анальные трещины, воспаление кожи вокруг заднего прохода;
- анемия, повышенное СОЭ и увеличение количества лейкоцитов в крови;
- задержка в физическом развитии.
Диагностика
Изначально следует исключить прочие патологии внутренних органов, имеющих схожие признаки. К ним относят: язвенный колит, острый аппендицит, дизентерию, брюшной тиф, гельминтозные поражения, туберкулез кишечника, злокачественные опухоли ЖКТ.
Для этого врач-гастроэнтеролог назначает следующие обследования: УЗИ брюшной полости, колоноскопию, ректороманоскопию, ирригоскопию, биопсию тканей тонкого и толстого кишечника и лабораторные исследования крови, мочи и кала.

Лечение
Полностью излечить пациента невозможно. Терапия в основном направлена на ликвидацию симптомов, путем чего достигается ремиссия. Инновационное лечение стволовыми клетками, введение биопрепаратов, а также мембранного плазмафереза пока еще находится на этапе внедрения и проводится только в отдельных клиниках.
Хирургическое вмешательство показано при эрозиях, арозивных кровотечениях, абсцессах и перитоните.
Немаловажно употреблять продукты питания, не раздражающие слизистую и не вызывающие газообразование и спазмы. Правильный рацион расписан в лечебной диете № 3. Во время ремиссии желательно санаторное лечение.
Профилактика
Профилактические меры не разработаны из-за невыясненной этиологии.
Необходимо придерживаться здорового и сбалансированного питания, знать о факторах риска: возраст до 25 лет, воспалительные процессы в кишечнике.